お知らせ
脳梗塞リハビリBOT静岡のお知らせを随時更新していきます。
2022.12.19 脳梗塞以外の疾患
変形性膝関節症とは?理学療法士が対処法を解説
この記事の監修者
保本 夢土
理学療法士
 変性膝関節症(へんけいせいひざかんせつしょう)は、膝関節の変形と痛みを主症状とした進行性の病気です。一般的には40歳以上の中高年の女性に多く骨折やケガをされたことがない方でも起こる可能性があります。その原因は様々で加齢や体重増加(肥満)、生活習慣なども含まれ、誰にでも起こり得る病気であり、最近は若年化し若い方にも起こる病気と言えます。また、変形性膝関節症と診断された場合の痛みの部位や程度、予後は多岐にわたり、それゆえに、不安も人それぞれによって違います。例えば、一般的に言われている痛みの部位以外に痛みが生じると、「他の人と痛みの部位が違うから、私の場合は今後歩けなくなるのではないか」とその方だけの不安を抱かれている方もおられます。今回は、変形性膝関節症の原因や痛みの部位を分かりやすく解説し、普段から行える対処法も紹介させて頂きます。この記事を通して、変形性膝関節症の理解を深めて頂き、個人で判断せず正しい診断と治療を受ける必要がある病気だということを認識して頂きたいです。
変性膝関節症(へんけいせいひざかんせつしょう)は、膝関節の変形と痛みを主症状とした進行性の病気です。一般的には40歳以上の中高年の女性に多く骨折やケガをされたことがない方でも起こる可能性があります。その原因は様々で加齢や体重増加(肥満)、生活習慣なども含まれ、誰にでも起こり得る病気であり、最近は若年化し若い方にも起こる病気と言えます。また、変形性膝関節症と診断された場合の痛みの部位や程度、予後は多岐にわたり、それゆえに、不安も人それぞれによって違います。例えば、一般的に言われている痛みの部位以外に痛みが生じると、「他の人と痛みの部位が違うから、私の場合は今後歩けなくなるのではないか」とその方だけの不安を抱かれている方もおられます。今回は、変形性膝関節症の原因や痛みの部位を分かりやすく解説し、普段から行える対処法も紹介させて頂きます。この記事を通して、変形性膝関節症の理解を深めて頂き、個人で判断せず正しい診断と治療を受ける必要がある病気だということを認識して頂きたいです。
目次
- 変形性膝関節症とは
- 変形性膝関節症の症状のメカニズムと症状
- 変形性膝関節症の原因
- 変形性膝関節症の診断
- 変形性膝関節症の膝の痛みについて
- 変形性膝関節症の治療法
- まだ変形性膝関節症を発症していない方へ
- 膝に違和感を感じたら、まずは専門家に相談しよう
変形性膝関節症とは
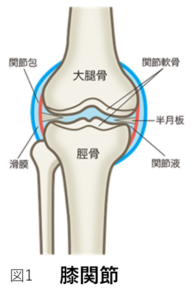
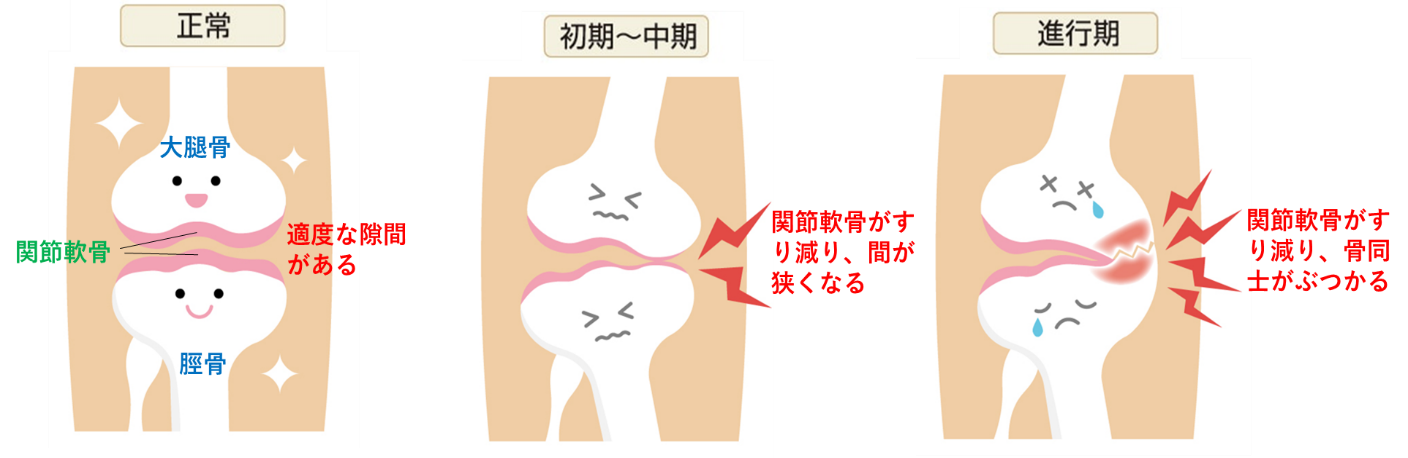
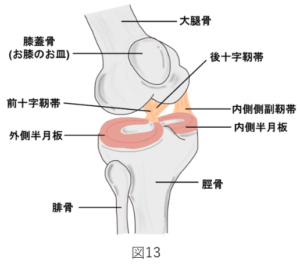
膝関節とは、図1のように太ももの骨である大腿骨(だいたいこつ)とスネの骨である脛骨(けいこつ)で作られる関節をいいます。正常な関節では、この2つ骨の表面は関節軟骨(かんせつなんこつ)で覆われ、直接骨に負担がかからないように守られています。このように、関節軟骨は、2つの骨を覆い膝関節への衝撃を和らげるクッションであり、膝関節の動きをスムーズにする役目があります。また、正常な膝関節では骨同士がぶつからないように適度な隙間があります。
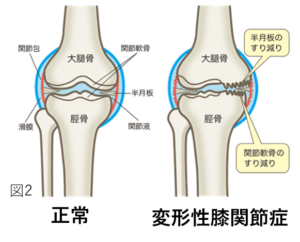
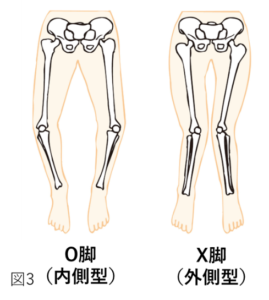
変形性膝関節症とは、図2の右側のように何らかの原因で膝関節に余計な負担がかかり、関節軟骨や半月板などが摩耗(まもう、すり減ること)や変性を起こし、骨同士の隙間が狭くなる結果、膝関節の変形、痛みなどが生じる病気です。進行性の病気であり、膝関節の変形が進行するにつれて関節軟骨だけではなく、骨もすり減り、骨の変形も生じます。膝関節の変形は日本人の場合は、内側の関節軟骨がすり減りO脚になる事が多いです(図3)(内側型変形性膝関節症と言います)。もちろん、欧米人に多い外側の関節軟骨がすり減りX脚になる人もおられます(外側型変形性膝関節症と言います)。変形性膝関節症は、進行するにつれて痛みや変形が悪化するため、歩くことが苦痛になったり、杖や歩行器がないと歩けなくなってしまいます。また、重症化すると日常生活の行動に制限が出るだけではなく、歩けなくなり手術が必要になることもあります。

この病気は40歳以上の中高年に多くみられ、年齢とともに増加する傾向にあります。日本国内では、症状があまりない方も含めると3000万人ほどの患者さんがいると報告されています。また、女性の方が発症しやすく、おおよそ男性の1.5〜2倍であると言われています。さらに最近では、食生活や運動習慣の変化から近年急増し、若い方にも起こる病気となっています。
2003年のデータでは、変形性膝関節症は世界における障害の6番目の主要な原因であると報告されており、変形性膝関節症の発症と進行の予防は、重大なテーマのひとつであると言えます。少しでも変形性膝関節症の発症や進行を防ぐには、症状や原因を理解し、自分で判断せずに、正しい診断や治療を受けることが必要です。早めに気づいて受診・治療をすれば痛みを改善させ進行を止めることができます。
変形性膝関節症の症状のメカニズムと症状
変形性膝関節症は、前述した通り関節軟骨の摩耗がきっかけとなり、膝関節の変形と痛みの2つを主症状する病気です。まずはこの2つの症状を覚えて頂きたいのですが、この病気の理解を深めるために、変形性膝関節症の症状が起こるメカニズムと症状の種類について解説したいと思います。
変形性膝関節症の症状のメカニズム
変形性膝関節症の症状がどのように起こるのか、なぜ進行するのかを解説していきます。
1)膝への余計な負担
何らかの原因(詳細は次の「変形性膝関節症の原因」で記載)で膝に余計な負担がかかると、筋肉では十分に支えることができず、膝関節自体に負担がかかってしまいます。
2)関節軟骨の摩耗
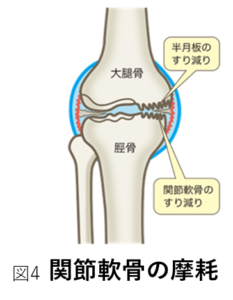
余計な負担がかかり続けると、膝関節の関節軟骨(O脚の場合は内側、X脚の場合は外側)や半月板などの組織に摩擦が起こり、これらがすり減ってしまう(摩耗、まもう)と考えられています(図4)。
3)膝関節の変形(膝のアライメントの不良)
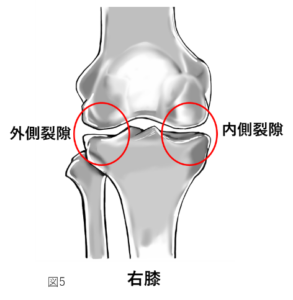
関節軟骨や半月板などがすり減ると、大腿骨と脛骨の間の隙間が狭くなり、膝関節が変形してしまいます。図5のように膝関節の内側の隙間を内側裂隙(ないそくれつげき)、外側の隙間を外側裂隙(がいそくれつげき)と言いますが、内側裂隙が狭くなるとO脚、外側裂隙が狭くなるとX脚となります(図6)。これらの大腿骨と脛骨の位置関係(アライメント)が悪くなった状態を、膝のアライメントの不良と言います。アライメントの詳細は、次項の「変形性膝関節症の症状」で解説します。
4)滑膜炎(かつまくえん)などによる炎症の発生
摩耗により生じた関節軟骨のかけらが、滑膜(かつまく)と言われる関節を覆っている膜に刺激を与えることで滑膜に炎症(滑膜炎)が起こります。炎症ですので、4つの炎症症状である痛み、腫脹(しゅちょう)、熱感(ねっかん)、発赤(ほっせき)が生じます。つまり、「関節軟骨がすり減るから痛い」のではなく、「滑膜炎を起こしているから痛みが生じる」ということです。
5)関節水腫(かんせつすいしゅ)の発生
滑膜炎による炎症をおさめようと、滑膜から滑液(かつえき)と呼ばれる水が多量にでます。例えると、火を水で消火しようとしているようなイメージです。本来なら不必要な分は滑膜に吸収されますが、吸収が追いつかなくなり、膝に水がたまってしまいます、この水がたまった状態を医学用語では関節水腫と言います。
6)膝関節の可動域制限(かどういきせいげん)、膝周囲の筋肉の筋力低下、膝関節の変形の進行
痛みや炎症症状、関節水腫がある状態では、正しく膝関節や筋肉が働かなくなります。そうすると、膝関節の可動域制限(曲げ伸ばしの範囲が狭くなる)や膝周囲の筋肉の筋力低下が生じやすくなります。それによって、膝にさらに負担がかかりやすくなり、膝関節の変形が進行してしまいます。
7)骨の変形
膝関節の変形が進行すると、摩擦により骨(大腿骨や脛骨)も変形し、骨棘(こつきょく)と呼ばれる骨のトゲができてしまいます。この骨棘も滑膜に刺激を与え滑膜炎を引き起こす原因となります。
8)上記の1)~7)を繰り返すことによる症状のさらなる進行
1)~7)のような負担を繰り返すことで変形および症状がさらに進行します。
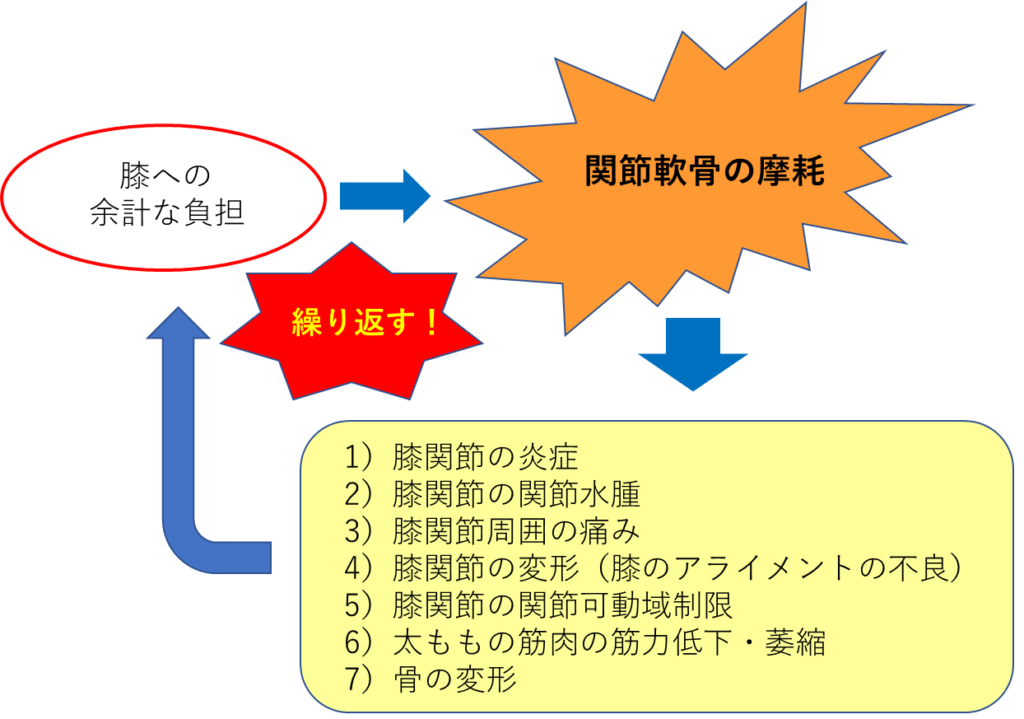
1)~7)がきれいにこの順番通りに起こるとは限りません。順番が大事なのではなく、大切なのは、この悪い循環を断ち切らないとますます変形が進行してしまうということを知ることです。
変形性膝関節症の症状
① 膝関節周囲の炎症症状(4つ)
② 膝関節周囲の関節水腫
③ 膝関節周囲の痛み
④ 膝関節の変形(膝のアライメントの不良)
⑤ 膝関節の関節可動域制限
⑥ 太ももの筋肉の筋力低下と萎縮(いしゅく)
上記のメカニズムのところで紹介しましたが、必要な項目をもう少し詳しく解説していきます。
① 膝関節周囲の炎症症状(痛み・腫脹・熱感・発赤)
滑膜炎により炎症が起こることで、炎症症状である痛み、腫脹、熱感、発赤が生じます。これらの4つの症状を「炎症症状」と言います。この炎症症状が起こっている場合は、運動をするとかえって炎症が悪化してしまいますので、適切な処置が必要となりますので、受診をお薦めします。腫脹に関する詳細は別の記事で解説していますので、参考にしてください。
関連記事:脳梗塞で見られるむくみ(浮腫)とは?
③膝関節周囲の痛み
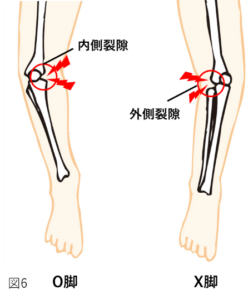
痛みの原因には、「炎症が原因で起こる炎症由来の痛み(①に該当)」「筋肉の使い過ぎが原因で起こる筋由来の痛み」「骨同士の接触や摩擦が原因で起こる骨由来の痛み」が考えられます。痛みの部位や原因は、個人差がありますので、後述する「変形性膝関節症の痛みについて」の項目で詳しく解説させて頂きます。一般的には、O脚の場合は内側裂隙が、X脚の場合は外側裂隙が変形により狭くなり、痛みが生じやすいです(図6)。大切なのは、痛みの原因に合った治療を行うことです。
④ 膝関節の変形(膝のアライメントの不良)
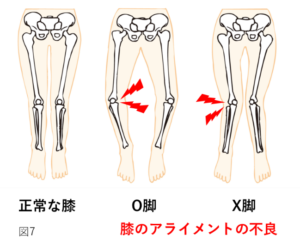
膝関節の変形には、初期でみられる「関節軟骨の摩耗が原因でおこる変形」と、進行すると生じる「骨の変形が原因でおこる変形」の2つがあります。同じ変形でも原因が異なります。どちらの変形であっても結果的には、「膝のアライメントの不良」が起こります。
膝のアライメントというのは、大腿骨と脛骨の位置関係のことです。正常では、大腿骨と脛骨を結ぶと、実はまっすぐではなく少し内側に「くの字」の位置関係を取ります(図7)。この状態は大腿骨と脛骨の位置関係は正しいので「膝のアライメントが正常」と言います。膝のアライメントが正常な状態では、構造的に膝関節への負担がかかりにくく、かつ太ももの筋肉も正しく働きやすいので、さらに膝の負担を軽減できます。ですが、変形性膝関節症(O,脚やX脚)のように、正常とは違う場合は「膝のアライメントが不良」と言います。この状態では、構造的に膝の内側(O脚の場合)や外側(X脚の場合)に余計な負担がかかりやすく、かつ、正しい筋肉が働きにくくなり、膝関節に余計な負担がかかってしまいます。それによって、膝の痛みや変形の悪化がますます生じやすくなってしまいます。
⑤ 膝関節の可動域制限
関節可動域制限(かんせつかどういきせいげん)とは、関節の動かせる範囲が制限されることを言います。変形性膝関節症では、痛みや変形などが原因で、膝の曲げ伸ばしの範囲が制限され、膝が曲がったままになる傾向があります。最後まで膝を伸ばすことが出来なくなると歩行速度の低下が起こり、曲げる範囲が少なくなると正座や深くしゃがむことが難しくなります。また可動域制限が生じると、筋肉が働きにくくなるため筋力低下を助長してしまいます。
⑥ 太ももの筋肉の筋力低下と萎縮(いしゅく)
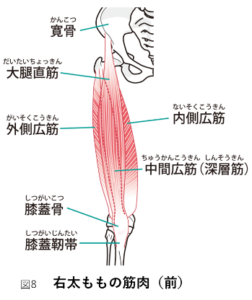
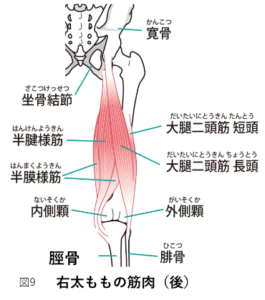
膝の痛みや変形などが原因で、正しい筋肉が働きづらくなります。太もものすべての筋肉(鵜図8.9)、特に膝を伸ばす大腿四頭筋(だいたいしとうきん)が働きにくくなり、その結果、働いていない筋肉の筋力が弱くなります。また、このような状態が長く続くと働いていない筋肉が細くなり(萎縮)、さらにその筋力が弱くなってしまいます。正しい筋肉が働かないことで、関節が正しく動かないと、膝関節の可動域制限を助長してしまいます。
変形性膝関節症の症状の経過
上記の症状は最初からすべてが出るわけではなく、進行に伴って出現します。まずは、ご自身がどの段階であるのかを知って頂きたいです。主な症状である膝関節の痛みや変形は、発症の初期段階ではあまり強い症状は現れません。それゆえ、ある程度進行してから受診する方が多いというのが特徴と言われます。
初期
痛みは安静時にはなく、「立ち座りの時の痛み」や「歩き始めなどの動作の開始時の痛み」、「長距離歩行後の痛み」などが特徴です。これらの痛みは、休めば痛みがとれることが多かったり、あるいは動いているうちに軽減する傾向にあります。そのため、「年だから仕方ない、疲れがたまってるだけだろう」と放置されやすく感じます。
この初期症状で見られる少しの膝の痛みや違和感が出た時点で医者に相談することをお勧めします。
中期
徐々に膝関節の可動域に制限が出始める(膝の曲げ伸ばしがやりづらくなる)ことで、歩行時の痛みの増悪、正座や階段昇降などの膝に負担がかかる動作が痛みのために難しくなります。
進行期・末期
痛みで眠れない(夜間痛)ことや膝が常に痛む(安静時痛)ことが出てきます。この頃には、膝関節の変形が目立ち、膝関節の曲げ伸ばしがさらにやりづらくなり歩行が困難になる傾向があります。もちろん、症状に個人差はあり、変形が強くても痛みが初期に比べて弱まる方や痛みがない方もおられます。しかし、だからといって放置してしまうと、変形が進行し更なる痛みや変形の悪化に繋がります。その結果、手術ができないくらい変形が進行してしまったり、O脚やX脚が強くなることで外見の見栄えが悪くなり、人前に出ることが嫌になってしまい引きこもりがちになる方もおられます。
繰り返しになりますが、上記のような症状が見られたらすぐに受診してください。初期段階で気付ければ適切な診断・治療により改善できる可能性があります。この記事をご覧になった皆さんには、早期に診断・治療を開始し、健康な足を保って頂きたいと思います。
変形性膝関節症の原因

変形性膝関節症は、「膝に余計な負担がかかること」がきっかけで多くの症状がでてしまいます。ここでは、膝に余計な負担がかかってしまう原因について解説していきます。原因がはっきりしない一次性と、原因が特定できる二次性に分けられます。一次性のものが多いと言われています。
一次性の変形性膝関節症の主な原因
一次性とは「原因がはっきりしないもの」を指します。原因としては、以下のようなものが考えられます。
① 長期的な膝に負担のかかる不良姿勢とそれに伴う膝に負担がかかる動き方
② 加齢
③ 体重増加(肥満)
④ 女性
⑤ 生活習慣
それぞれ簡単に解説していきます。
① 長期的に膝への負担のかかる不良姿勢(膝のアライメントの不良)とそれに伴う膝に負担がかかる動き方
膝に負担がかかる不良姿勢とは、O脚やX脚などの膝のアライメントが不良な状態のことです。これらは、腰が曲がっている、側弯症(そくわんしょう、図10)がある、膝が反る傾向にある(反張膝、はんちょうしつ)、外反母趾(がいはんぼし、図11)、偏平足(へんぺいそく、図12)の方がなりやすい傾向にあります。
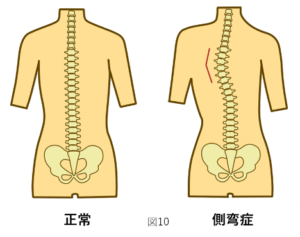
このような膝のアライメントが不良な方では、立ち座りや歩行、階段などの動作時に、膝へ多くの負担がかかってしまいます。このような状態を長年続けることが、変形性膝関節症のリスクを上げてしまいます。反張膝や外反母趾、偏平足は、特に若い女性にも多いため、若い方も注意が必要だと考えます。
② 加齢
原因のなかでも年齢は変形性膝関節症の発症に関与するリスク要因であると報告されています。年を重ねることで、腰が曲がり不良姿勢になりやすいだけではなく、筋力低下や体が硬くなることで、一層膝への負担が増えるため発症リスクは高くなると考えられます。これに加え、何らかの病気を経験すればさらに姿勢が悪くなります。
③ 体重増加(肥満)
膝関節には体重の4~6倍の負荷がかかり、歩行時には、瞬間的に体重の7倍の負荷がかかるとも言われます。つまり、少しでも体重が増えると膝への負担が増えるため変形性膝関節症のリスクは上がります。変形性膝関節症は、肥満が原因とよく言われますが、肥満でなくても体重が増加すると膝への負担は増加します。加齢とともに筋力は低下するのに、体重だけが増えればおのずと膝にかかる負担は増加してしまいます。
④ 女性
女性ホルモンの「エストロゲン」というホルモンが、骨・関節軟骨・筋肉を健康に保つ働きに関与していると考えられています。 50代を過ぎ閉経に伴って、エストロゲンの分泌量が急激に減るため、女性は変形性膝関節症になりやすいと言われています。
⑤ 生活習慣
正座や坂道、階段の使用、農作業のような腰が曲がった姿勢を長時間続けるなど、膝に余計な負担がかかる生活習慣が変形性膝関節症のリスクを上げます。最近では生活が洋式化しましたが、畳の上で正座をする習慣であった日本では海外よりも変形性膝関節症が多いと言われています。
上記のように、変形性膝関節症のリスクを上げる原因は多岐にわたります。そのことが、多くの方が発症しやすく、中々予防が難しい理由ではないかと思います。しかし、共通しているのは結果的には「膝への余計な負担の増加」が大きな問題と考えます。後述の「変形性膝関節症の治療法」の中で「膝への余計な負担を減らす方法」をいくつか紹介させて頂きたいと思います。
二次性の変形性膝関節症の原因
「原因が特定できるもの」を指します。原因は以下のような病気であり、なかでも外傷がきっかけとなる場合が多くを占めていると言われます。
下記のものがそのきっかけになりやすい病気になります。
・鵞足炎(がそくえん)
・腸脛靭帯炎(ちょうけいじんたいえん)
・靭帯損傷(前十字・後十字靭帯など)
・半月板損傷(はんげつばんそんしょう)
・関節リウマチ
・化膿性膝関節炎(かのうせいひざかんせつえん)
・大腿骨顆部壊死(だいたいこっとうえし)
・滑膜性骨軟骨腫症(かつまくせいこつなんこつしゅしょう)
・色素性絨毛結節性滑膜炎(しきそせいじゅうもうけっせつせいかつまくえん)
鵞足炎と腸脛靭帯炎は、膝の痛みが出現する病気でランニングが流行っていた時期によく聞かれました。原因は運動のやりすぎや準備運動不足が考えられます。軽度のものは時間の経過や休息、シップにより改善するため、問題視していない方が多いのではないかと思います。ですが、放置をしていると、痛みをきっかけに膝のアライメントが不良となり、将来的に変形性膝関節症になるリスクがあることは知って頂きたいと思います。健康維持のためのランニングが変形性膝関節症を助長しているとしたら、悲しいですよね。タンニングやジョギングを行う際は適切な距離やしっかりとした準備運動の知識を持って実施して頂きたいと思います。
変形性膝関節症の診断

膝に痛みがあるからといって全員が変形性膝関節症と診断されるわけではありません。逆に、膝がそこまで痛くなくても変形性膝関節症と診断される場合もあります。変形性膝関節症の診断で重要なのは、膝の変形の有無であり、最も有用な診断方法はレントゲン検査となります。大切なのは、自分で診断せず、必ず病院へ受診し正しい診断を受けるようにしてください。ここでは、病院での変形性膝関節症の診断の流れについて解説していきます。
まず問診と診察を行い、変形性膝関節症の疑いが強くなれば、レントゲン検査を経て、確定診断に至ります。問診や診察をする際に、骨折やガンなどの重篤な疾患を疑う際には、場合に応じて、血液検査やMRI検査を行う場合もあります。
問診と診察
問診
年齢や病歴、膝関節の痛みについて聴取します。
診察
医師が直接膝を触診し、膝関節の腫れの状態や関節可動域、痛みの部位などを調べます。年齢が中年以降であることや、転倒などの明らかな受傷機転がないこと、痛みの部位が関節裂隙(O脚では内側、X脚では外側)である場合には、変形性膝関節症を疑います。反対に、10代などの若年者や、明らかな受傷機転がある、痛みの部位が関節裂隙ではない場合には、骨折やガンなどの重篤な疾患も同時に疑い、血液検査やMRI検査が追加される場合もあります。
レントゲン検査
変形性膝関節症は進行するに従い、レントゲン上で大腿骨と脛骨の間が狭くなる現象(関節裂隙の狭小化)や骨のトゲ(骨棘)の形成、関節軟骨の下にある骨が硬くなる現象(軟骨下骨硬化、なんこつかこつこうか)や骨の空洞(骨のう胞)といった所見を認めます。レントゲン検査にてこれらの所見を確認することで、どの程度進行しているかを判断します。進行状態を判定する分類法はいくつか存在しますが、国際的に最も使用されているのは、Kellgren-Laurence(ケルグレンローレンス)分類(以下KL分類)です。(図14)
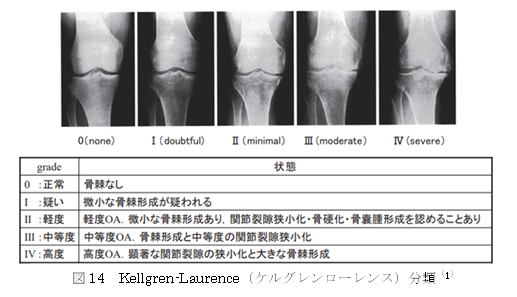
一つ注意しなければならないのは、変形性膝関節症の痛みは、必ずしも重症度と一致するわけではないという点です。同じKL分類グレード3の診断にも関わらず、全く痛みがない人もいれば、歩くのが困難なほどの痛みを訴える人もいます。その理由は痛みの原因が多岐にわたるためです。痛みの原因の診断では、レントゲン検査でわからない場合、MRI検査が有用です。レントゲン検査は、骨の表面の状態しか分かりませんが、MRI検査は骨の内部の状態を把握することが可能です。そのため、疼痛の訴えが強い場合は、MRI検査を行うことで、微細な骨折や半月板損傷など、変形性膝関節症以外の痛みの原因を見つけることができる場合があります。
以上のように、変形性膝関節症かどうかの診断はレントゲン検査が有用となります。しかし、痛みの原因の診断は、MRIを使用したりと同じ変形性膝関節症であっても、検査方法は多岐にわたるということです。
変形性膝関節症の膝の痛みについて

上記の「変形性膝関節症の症状」で少しお話ししましたが、変形性膝関節症では様々な部位に痛みが起こります。また、痛みの原因も多岐にわたります。人により、痛みの部位や原因が違うことが患者様の不安要素を強めている要因だと感じます。ここでは、より詳細に痛みの部位と考えられる原因について解説していきます。どの痛みの場合でも、まずは病院を受診してしっかりと医者に診察をしてもらってください。早急に適切な対応をとれば痛みの改善が可能です。
膝の痛みの原因
| 種類 | 原因 | 特徴 |
|---|---|---|
| ①炎症由来の痛み | 滑膜炎などの炎症 | 安静時痛・運動時痛・夜間通 |
| ②筋由来の痛み | 使いすぎ | 押すと痛い(圧痛)、伸ばすと痛い(伸長痛)、筋肉が働くと痛い(収縮痛) |
| ③骨由来の痛み | 骨の圧迫や摩擦 | 骨同士が接触したり、こすれたりした時のみ痛い |
変形性膝関節症の痛みには、大きく3つあると考えます。「①炎症が原因で起こる炎症由来の痛み」「②筋肉の使い過ぎが原因で起こる筋由来の痛み」「③骨同士の接触や摩擦が原因で起こる骨由来の痛み」です。それぞれ詳しく解説していきます。
① 炎症が原因で起こる炎症由来の痛み
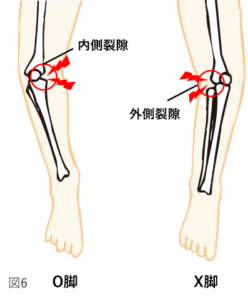
変形性膝関節症では、滑膜炎という炎症が起こります(詳細は上記の「変形性膝関節症の症状のメカニズム」を参照)。炎症症状の一つとして痛みが生じます。痛みの特徴は、運動時痛だけではなく、炎症を起こしているので、安静時痛や夜間痛があることです。痛みの部位は、図6のように、O脚では内側裂隙、X脚では外側裂隙に多い傾向がありますが、ここだけではなく炎症が起こっている部位全体に痛みが起こる可能性があります。つまり、「関節軟骨がすり減る=痛い」ではなく、「関節軟骨がすり減り滑膜炎が起こる=痛い」ということです。
炎症症状による痛みがある場合は、動くとかえって痛みを悪化させてしまいますので、早急な病院への受診をお願いします。
② 筋肉の使い過ぎが原因で起こる筋由来の痛み
炎症がないのに、膝周りの筋肉に痛みがでることがあります。痛みは筋肉が骨(大腿骨、脛骨)に付着する部位に痛みを訴える傾向が多いです。痛みの特徴は、押すと痛い(圧痛、あっつう)、筋肉を伸ばすと痛い(伸長痛、しんちょうつう)、筋肉が働いて収縮すると痛い(収縮痛、しゅうしゅくつう)ことです。立ち座りや歩行、階段などの動作時に痛みがでますが、それは伸長痛や収縮痛が関与していると考えられます。
このような特徴のある筋性の痛みを専門的な用語では、「筋性疼痛症候(2)」と言われます。筋性疼痛症候とは、「限られた筋肉の循環障害(血液の流れが悪くなること)」と「常に筋肉が働いている状態(以下、持続的筋収縮、じぞくてききんしゅうしゅく)」が原因で、筋肉に痛みがでる症状を指します。限られた筋肉だけが働きすぎているために、その筋肉が限界をむかえ痛みが出ているイメージです。本来であれば、たくさんの筋肉が協力して働きますが、何らかの原因(痛み、膝のアライメントの不良など)で、ある特定の筋肉しか働かなくなりその筋肉だけに負荷がかかってしまうことがあります。何らかの原因とは、膝のアライメントの不良や膝に余計な負担がかかる動作戦略だと考えます。これらは、自分で意識的に動き方を工夫したり、体を休ませるのでは改善は難しいと考えます。動き方を意識することでその場では痛みが減ると感じる方がおられますが、原因を解決したわけはないので、またすぐに痛みが強くなる方が多いように感じます。当センターに来られる方は、動き方を意識することでかえって膝のアライメント不良を助長させている傾向が多いです。当センターでは、正しい筋肉が働きやすいように膝のアライメントを改善させ、かつ、無意識に正しい動作戦略ができるように介入を行います。
③ 骨同士の接触や摩擦による骨由来の痛み
変形性膝関節症の骨同士(大腿骨や脛骨など)が接触したりこすれることが原因で起こる痛みです。変形性膝関節症では、骨同士の隙間が狭くなり摩擦が起こったり、骨棘と骨が接触すると痛みが起こる可能性があります。痛みの特徴は、骨同士の接触や摩擦があった時のみ痛みが生じ、動かし方によっては痛みがでないことです。そのため、体重がかかった時や骨に負担がかかるような格好をした時に出ることが多い傾向にあります。炎症はないのに、膝関節の内側裂隙が痛い場合はこれに該当すると考えられます。また、骨の変形が進み、骨同士の境が分からないくらい陥没しても、痛みがない方がおられます。それは、骨で痛みを感じる部位が骨の中にあるのではなく、骨の周りの骨膜(こつまく)と言われる部位にあるためです。
痛みの原因を3つから考えましたが、この他にも原因はある可能性はあります。大切なのは、色んな原因がある可能性を知って頂き、原因に合った治療方法を行うことだと思います。「痛み=痛み止めの薬、シップ」では改善しないとは思いませんか。
痛みの部位
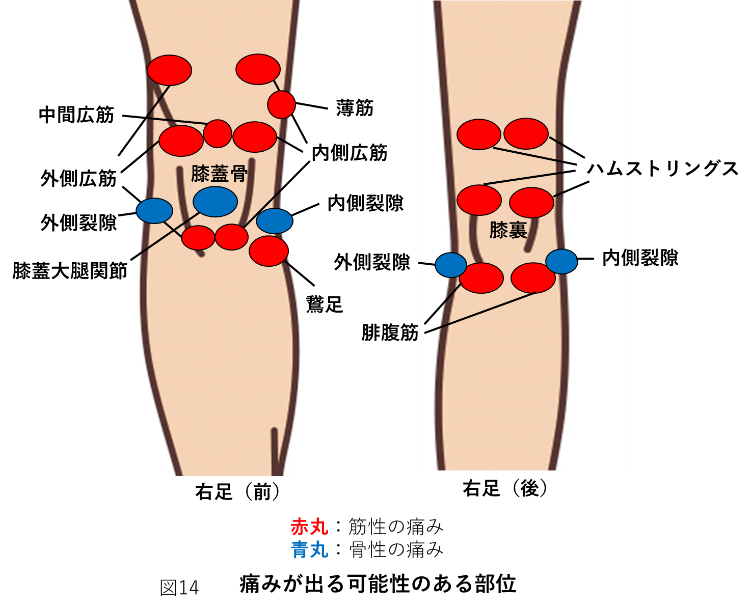
変形性膝関節症で痛みが出る可能性のある部位を紹介しますので、参考にして頂ければと思います。(図14)
骨由来の痛み ※図14の青丸
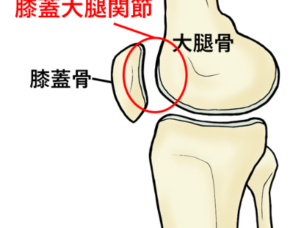
膝蓋大腿関節(しつがいだいたいかんせつ)
膝蓋大腿関節とは、膝のお皿と言われる膝蓋骨(しつがいこつ)と大腿骨の間の関節のことを言います(図15)。
正常では、膝の曲げ伸ばしに伴い膝蓋骨が上下に動きます。ですが、変形性膝関節症により膝蓋大腿関節に変形が起こることで、膝蓋骨と大腿骨が接触したり、こすれることで痛みが生じてしまいます。この痛みは、膝蓋骨と大腿骨が接触したり、こすれたりするような動かし方をした時のみ起こる傾向があります。
内側裂隙

O脚の変形性膝関節症の代表的な痛みの部位であり、大腿骨と脛骨の内側の骨が接触したり、こすれたりするときに痛みが生じます。この部位は滑膜炎の炎症症状としての痛みの部位でもあります
外側裂隙
X脚の変形性膝関節症の代表的な痛みの部位であり、大腿骨と脛骨の外側の骨が接触したり、こすれたりするときに痛みが生じます。この部位は滑膜炎の炎症症状としての痛みの部位でもあります
筋由来の痛み ※図14の赤丸
大腿四頭筋(だいたいしとうきん)
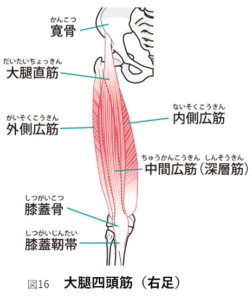
大腿直筋(だいたいちょっきん)、中間広筋(ちゅうかんこうきん)、内側広筋(ないそうこうきん)、外側広筋(がいそくこうきん)の4つの筋肉を合わせて大腿四頭筋と言います(図 )。この4つの筋肉が協力することで膝を伸ばします。しかし、この4つバランスが悪くなり、ある限られた筋肉だけが働き過ぎると、痛みが生じます。
O脚:外側広筋に痛みが出やすい。
X脚:内側広筋に痛みが出やすい
鵞足(がそく)
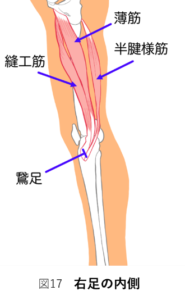
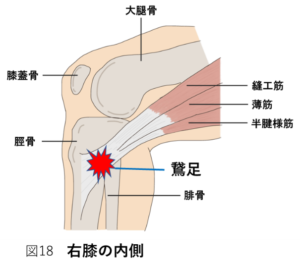
鵞足は、半膜様筋(はんまくようきん)、薄筋(はっきん)、縫工筋(ほうこうきん)の3つの筋肉が脛骨に付着する部分を指します(図17)。
膝を曲げるかつ脛骨を内側に回す筋肉です。この筋肉が協力して働くことでスムーズに膝が曲がることができます。しかし、変形が強くなるほど、他の筋肉が正しく働きにくくなり、これらの筋肉だけが働きすぎると痛みが生じてしまいます(図18)。
ハムストリングス(大腿二頭筋短頭・長頭、半腱様筋、半膜様筋の4つを指す)
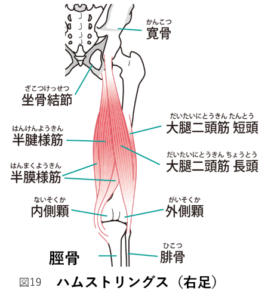
これらの筋肉が協力することで膝が滑らかに曲がります。ある限られた筋肉だけが働きすぎると痛みが生じてしまいます。
腓腹筋(ひふくきん)
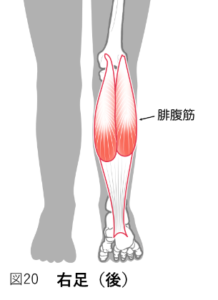
一般的には「ふくらはぎ」と言われ、つま先立ちをするときに働く筋肉ですが、膝を曲げるのを補助する筋肉でもあります。膝を曲げる筋肉であるハムストリングスが正しく働かないと、腓腹筋が働きすぎてしまい、痛みを生じます。
変形性膝関節症の治療法

変形性膝関節症の治療方法は大きく分けて、保存療法と手術療法があります。まずは、保存療法として運動療法や、食事などの生活習慣の改善、サポーターの使用などの装具療法を行っていきます。保存療法で効果がみられない場合には、手術療法が検討されることになります。また、骨の変形が重度の場合、骨の変形の改善は、保存療法では効果はなく、手術療法を検討することになります。それでは、保存療法と手術療法についてそれぞれ詳しく解説します。
保存療法
保存療法とは、手術をせずに運動療法などで膝の痛みや変形といった症0状を緩和させていく治療方法です。ここでは、変形性膝関節症の保存療法において重要な運動療法、生活習慣の改善、装具療法の3つについて解説します。
運動療法(リハビリ)
運動療法とは、リハビリの一つで『運動を用いて症状の改善や予防を図る治療方法』です。
次回以降の『変形性膝関節症のリハビリ』の記事で、運動療法以外にもストレッチや徒手療法などのリハビリの詳細を紹介させて頂きますので、今回は運動療法を簡単に紹介させて頂きます。
目的
・持続的筋収縮が起こっている筋肉(働きすぎている筋肉)を解放するために、膝周りの働いていない筋肉を正しく働かせる、かつ、その筋肉を鍛えます。
・それにより、限られた筋肉だけが働きすぎないように、より多くの筋肉が働くように促します。
・結果的に、膝のアライメントの改善および動作時の膝への負担の軽減を図り、痛みの緩和、変形の進行予防、筋力向上、関節可動域制限の改善を期待する。(膝を伸ばす筋肉に対する運動療法)
膝を伸ばす筋肉である大腿四頭筋、なかでも内側広筋は、変形性膝関節症の初期から働きにくくなることが知られており、特に重要視されています。また、内側広筋は、膝が最後まで伸びるのに必要な筋肉であり、この筋肉が働かないと膝が最後まで伸びなくなってしまいます。
以下に、大腿四頭筋に対する運動療法について2つ紹介します。
① 大腿四頭筋セッティング(パテラセッティングとも言います)
大腿四頭筋セッティングは、大腿四頭筋を鍛える運動です(図21)。
方法
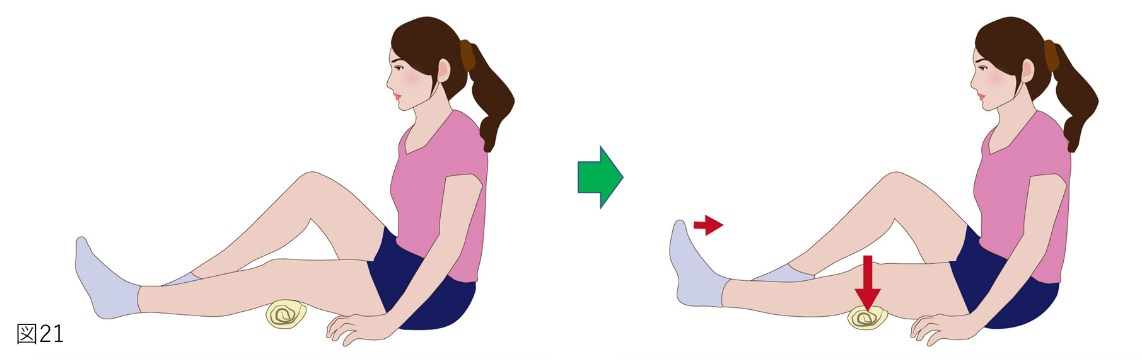
膝と床の間にボールやタオルなどを挟み、それを床に向けて押しつぶすようにして膝を伸ばします。
注意点
・この動きをすることで、痛みを感じる場合は中止してください。
目的
・大腿四頭筋、特に、内側広筋の働きを促す。
・外側広筋の持続的筋収縮による痛みの緩和(外側広筋を少し休ませること)
・膝の伸展の可動域の向上(膝の伸びる範囲を増やすこと)
・膝のアライメント(O脚)の改善
ポイント
・反対の手で太ももの内側の筋肉(内側広筋)が働いているかを確認しながら、楽にできる範囲で弱い力でやることがおすすめです。
・筋肉が働く、休むがはっきりわかるようにやる。理由は、ずっと働いていること(持続的筋収縮)が痛みの原因であるため、しっかりと力を抜き筋肉を休めることが大切です。「働くと筋肉は盛り上がり硬くなる、力が抜けると盛り上がりが元に戻り軟らかくなる」ことを確認することがおすすめです。
②スクワット
スクワットは、筋トレのなかでもかなり有名な種目です(図22)。
方法
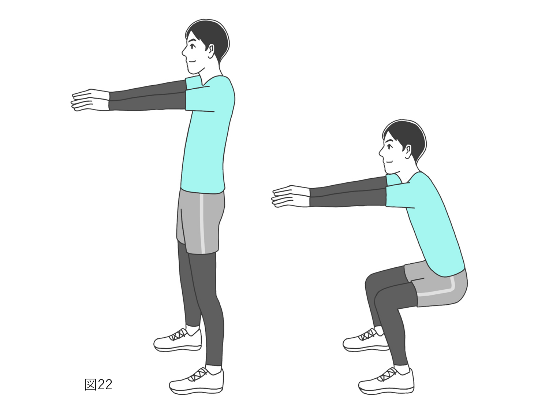
直立した状態から両脚の屈伸を繰り返す運動です。
注意点
・この動きの中で少しでも痛みがある場合は中止してください。
・鼻が膝よりも前に出たり、姿勢の左右の非対称が強くなるくらい深くまでは膝を曲げないで
ください。かえって膝のアライメントが悪くなり、痛みや進行を助長する可能性があります。
・当センターに来られる方の多くが、誤ったやり方で実施されている傾向が多いです。誤ったやり方では、逆に常に同じ筋肉ばかりが働いてしまうので筋性の痛みを強めたり、膝への負担を強め変形を悪化させる可能性があります。可能であれば一度専門家の指導を受けることをおすすめします。
目的
・正しく実施できると、大腿四頭筋以外にもおしりの筋肉や太ももの後ろの筋肉(ハムストリグス)、ふくらはぎなどの働きを促したり、鍛えることができます。
・実際に体重をかけた場面で練習ができるため、立ち上がりなどの体重をかける動作を想定して行える。
ポイント
・誤ったフォームではかえって膝を悪くしてしまうため、できるだけ楽な姿勢で弱い力でできるところまでにする。
生活習慣の改善
生活習慣で変形性膝関節症の症状が増悪する危険因子は、体重増加や膝に余計な負担がかかる動きの継続などが挙げられます。言い換えると、体重コントロールや膝に余計な負担がかかる動きの制限などの生活習慣を改善することが、変形性膝関節症の症状緩和や進行予防になります。それぞれ解説していきます。
体重コントロール
膝関節には体重の4~6倍の負荷がかかり、歩行時には、瞬間的に体重の7倍の負荷がかかるとも言われます。体重を1キロ減らすだけでも、痛みが緩和する場合もあります。
目的
・体重の減少およびコントロールをすることで症状を緩和し進行を予防します。
方法
・食事量のコントロール…お米やパンなどの炭水化物を減らすことが有効です。
・カロリー消費のための運動量の増加…筋力トレーニングやジョギングなどの激しい運動ではなく、お散歩や早歩き程度の鼻に少
し汗がかくくらいの軽めの有酸素運動がおすすめです。既に膝に痛みがある方は水中でのウォーキングがおすすめです。
膝に余計な負担がかかる動きの制限
日常生活で膝に余計な負担がかかる動作は、症状の緩和を阻害し、進行を早める危険性があります。
目的
・膝に余計な負担がかかる動きを控え、症状を緩和し進行を予防します。
方法
以下のような動きは極力避けた方がいいです。詳しくは担当医師に行っていいかをご相談されることをお勧めします。
・農業等で膝を深く曲げる動き
・坂道、とくに急な下り坂 ※利用しなくてもいいのであれば避ける方が良いでしょう。
・階段、とくに降り ※利用しなくてもいいのであれば避ける方が良いでしょう。
・長距離のジョギング、早いジョギング ※実施する場合は、痛みがない範囲のみ実施しましょう。
・重い荷物を床から持ち上げる、重い荷物を持つ
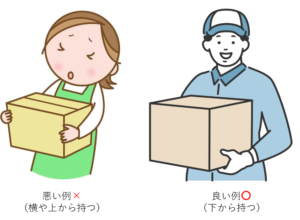
※誰かに頼むか、荷物を何回かに分けましょう。
工夫
・荷物の重心の下から支えると負担を減らすことができます(図23)。
装具療法
装具療法とは、手、腰、足、膝の痛み、変形などのトラブルに対して専用の装具を装着し、痛みの軽減や変形の矯正、患部の負担の軽減を図る治療法を言います。コルセット、サポーター、インソール(足底板、そくていばん)などが含まれます。変形性膝関節症の症状に有効な装具は、サポーター、インソールです。
変形性膝関節症の治療において、体重の軽減や、筋力の向上は症状緩和に有効ですが、効果を発揮するまでに時間がかかってしまいます。その間、痛みがある時期が続いてしまうと、活動量が減り、筋力がさらに低下することで、変形や痛みがさらに強くなる危険性が考えられます。今すぐに痛みなどの症状を緩和させたい方は、即効性があるサポーターなどの装具の使用を検討してみてください。ここでは、サポーターとインソールについて解説していきます。
サポーター
変形が進行してくると、膝の横方向の不安定性が生じるようになります。O脚の場合、歩行時で支える時に、膝が外側に動揺しO脚が一時的に強まる(ラテラルスラスト)ことが増えてきます(X脚の場合は、ラテラルスラストは内側に出ます)。ラテラルスラストは変形性膝関節症の歩行時の痛みの大きな原因になると言われています。サポーターを使用し、ラテラルスラストを抑制することで、膝の痛みを軽減させることが可能です。
目的
・O脚などの膝のアライメントを修正することで膝の支えの強化や荷重時のラテラルスラストを軽減します。
・保温効果
・結果的に、痛みなどの症状の即時的な緩和や進行予防が期待できます。
種類
大きく分けて「軟性サポーター」と「硬性サポーター」の2つがあります。また、それぞれその中にさらに様々な種類があります。物によって効果が少し違いますので、ご自身の膝関節の変形や症状の程度に合わせたものを正しい方法で装着しないと効果は出にくいです。出来れば医師や義肢装具士、リハビリ専門職などに選択してもらうことをお勧めします。
軟性サポーター(図24.25)

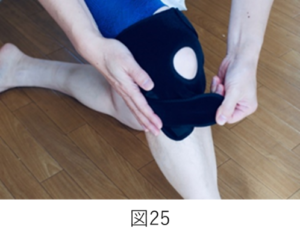
薬局やスポーツショップ、福祉用具で取り扱っているようなゴム製の物です。
対象)変形の進行や痛みが軽度の方
硬性サポーター(図26)
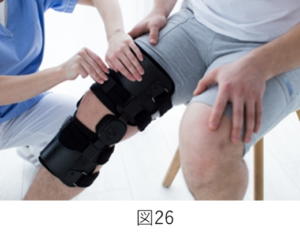
義肢装具士などの専門職、あるいは変形性膝関節症を専門とする販売所のみで取り扱っている物です。膝の内側と外側に金属の支柱があるため、軟性サポーターよりもより膝のアライメントの修正力や歩行時のラテラルスラストの抑制力が強くなります。その分値段は高いため取り扱い機関が限られています。
対象)変形の進行が重度の方(O脚やX脚ラテラルスラストが強い方)、痛みが強い方、激しい運動を行う方
インソール

一般的には、足底板や中敷きとも言います(図27)。それぞれの足に合わせて外側を高くしたり、内側を高くしたりとその方に合わせてインソールの形状を調整していきます。人により足の形は様々ですので、義肢装具士やインソール専門店で相談することをおすすめします。
目的
・足の裏から膝のアライメントの修正をすることで、膝の支えの向上やラテラルスラストを軽減します。
…O脚の方の場合は、ラテラルスラストには外側楔状板(がいそくけつじょうばん)という足の外側を持ち上げるインソールが有効です。
・結果的に、痛みなどの症状の即時的な緩和や進行予防が期待できます。
手術療法
運動療法等の保存療法で効果がみられない場合には、手術療法を検討する可能性があります。また、骨の変形が重度の場合、骨の変形の改善を目的に手術療法が検討されます。変形性膝関節症の代表的な手術療法は、関節鏡手術(かんせつきょうしゅじゅつ)、高位脛骨骨切り術(こういけいこつこつきりじゅつ)、人工膝関節置換術(じんこうひざかんせつちかんじゅつ)です。症状や進行の度合い、年齢によって手術方法の選択は変わるため、専門の医師としっかりと相談されることをおすすめします。
関節鏡手術(かんせつきょうしゅじゅつ)
対象
・関節の変形が少ない初期の変形性膝関節症の方
手術内容
・内視鏡を使用した手術であり、皮膚の切開も小さいため、負担が少ないです。関節鏡で関節の内部を観察し、炎症を起こしている滑膜を切除したり、変形の仕方によっては靭帯を剥がしたりします。
特徴
・手術の次の日から膝の装具をつけて歩くことが可能。
・入院日数も短い場合が多い。
高位脛骨骨切り術(こういけいこつこつきりじゅつ)
対象
・関節の変形が中等度で、40〜60代の仕事やスポーツを行う必要がある方。
手術内容
・脛骨を斜めに切って角度を調整し、O脚を矯正する手術。
メリット
・最大のメリットは、人工関節ではなく自分の骨を温存した手術のため、正座ができなくなるなどの制限がない。
・骨がくっつけば、日常生活にほとんど制限がなくなり、術前に近い生活を送ることができる。
デメリット
・機能が回復するまでの期間が長い。
・手術後体重をすべてかけられるまで約5週間かかることもあり、入院日数も長くなりやすい。仕事をしている方にとっては、復職までに時間がかかることが難点になる。
・腓骨短縮(ひこつたんしゅく)や、有痛性偽関節(ゆうつうせいぎかんせつ)などの合併症を引き起こす可能性がある。
人工膝関節置換術(じんこうひざかんせつちかんじゅつ)
対象
・変形が重度な60歳以上の方
手術内容
・変形した膝関節をセラミックやポリエチレンでできた人工関節と取り替えるという手術
メリット
・痛みの原因であった関節を人工関節に取り替えているため、術後すぐから痛みの改善を感じることができる。
・痛みに応じて、術後翌日から体重をかけることができる
・入院期間は約1ヶ月であることが多い。
デメリット
・長い年月(10年以降)が経過すると緩みが生じ、再置換の手術が必要になる場合がある
・人工関節のため、正座が困難になる場合も多く、関節鏡手術や高位脛骨骨切り術と比較すると、術後の生活が制限されることがあります。
まだ変形性膝関節症を発症していない方へ

痛みや他の症状がなくても、膝のアライメントが不良で膝に余計な負担がかかっている方(姿勢が悪い方、軽度のO脚やX脚、偏平足、外反母趾、反張膝、肥満傾向、ランニングをし過ぎている方、昔に膝のけがをされた方など)は、将来的に変形性膝関節症になる可能性があります。まずは、健康な方でも、若い方でも誰でも膝に余計な負担がかかれば発症する可能性があるということを知って頂くことが重要です。一番大切なことは、少しでも膝に痛みや違和感を感じた場合はすぐに整形外科に受診をしてください。些細なことで行くのを嫌がられる方が多いですが、何も異常がなければそれに越したことはありません。「異常がないことを確認するために受診に行く」ぐらいの気持ちで受診してみましょう。もちろん、変形性膝関節症を予防することも必要です。予防方法としては、筋力を落とさないように適度な運動やストレッチなどの体のメンテナンスを行うことです。体をしっかり休めるために質の高い睡眠も大切です。次回以降の『変形性膝関節症のリハビリ』でより詳細な体のメンテンス方法をお伝えさせて頂きますので、参考にしてください。
膝に違和感を感じたら、まずは専門家に相談しよう
今回、変形性膝関節症の痛みやメカニズムを詳細に解説させて頂きました。この記事を通して、少しでも将来の不安が減り、発症予防や進行予防を始めるきっかけになればうれしく思います。
何度も強調させて頂きましたが、「少しの症状だから大丈夫だ、様子を見よう」と放置することだけはやめて頂きたいです。必ず、病院や専門家へ相談して頂きたいです。症状が出るのは、体のSOSだと捉え、体を大事にしてあげてください。

この記事の監修者
保本 夢土
理学療法士


 0120-866-816
0120-866-816











経歴:2008年に鈴鹿医療科学大学 理学療法学科を卒業し、理学療法士国家資格を取得。同年~2018年まで静岡県内の療養期の病院、介護老人保健施設に勤務し、慢性期の患者様に携わる。その中で脳血管障害に対する治療を中心に学び、脳卒中患者様を専門に携わりたいという思いから、2019年に脳梗塞リハビリBOT静岡に勤務。運動麻痺の改善に最善を尽くすこと、お客様の身体および精神的な悩みを共有し、少しでも表情が明るくなるよう心がけています。