お知らせ
脳梗塞リハビリBOT静岡のお知らせを随時更新していきます。
2022.08.19 脳梗塞の後遺症
脳梗塞の後遺症とは?症状や原因、リハビリについて解説

この記事の監修者
加藤 隆三
理学療法士

「医師から脳梗塞の後遺症は治らないと言われた。あきらめるしかないの?」
ご自身やご家族が突然脳梗塞を発症し、手足の麻痺や言葉が出にくいといった症状が続き、また、医師から改善が難しいと言われると「このままの生活で生きていくのか・・」と不安になる方も多いのではないでしょうか。
しかし、実は、効果的なリハビリを行い、継続的に取り組むことで、症状を軽減し、現在よりもよりよい日常生活を取り戻せる可能性も十分にあります。
この記事では、「なぜ後遺症が残るのか」その仕組みや原因を医学的視点から解説するとともに、後遺症の主な症状と、それぞれに対する改善方法、リハビリの進め方、さらには実際の改善事例についてもご紹介します。
症状の改善を諦めきれない方、少しでも前向きなヒントを得たい方は、ぜひ最後までお読みください。
目次
- 脳梗塞について
- さまざまな脳梗塞の後遺症
- 脳梗塞の後遺症は早期のリハビリが重要
- 運動麻痺の回復過程とリハビリ時期
- 時期別のリハビリの紹介
- 脳梗塞リハビリBOT静岡での治療の改善事例(動画あり)
- 脳梗塞の後遺症でお悩みの方のよくある質問
- 脳梗塞の後遺症を改善し、生活の質を向上したい方へ
脳梗塞について
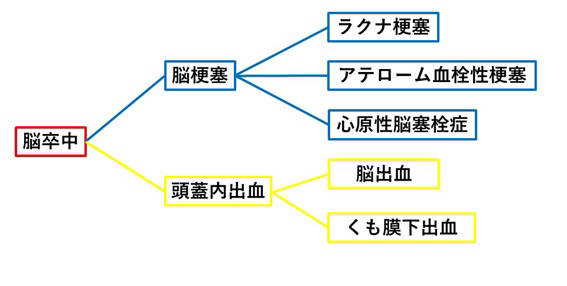
脳梗塞とは脳卒中を大きく3つに分けた際の虚血性のタイプが該当となります。虚血性とは血管が詰まることによって血流不足になることをいいます。脳卒中には脳梗塞の他に出血性タイプの脳出血とくも膜下出血があります。そもそも脳卒中とは脳の血管に障害が起こり、脳の神経細胞が侵され、麻痺やしびれなどの神経症が出る病気のことをいいます。脳梗塞が起こりやすい時期は夏と冬です。特に暑い時期は発汗による脱水を起こしてしまうことで、血液が濃縮されて血栓ができてしまうことが原因であると考えられます。更に脳梗塞には3つのタイプがあります。
ラクナ梗塞
微細な血管が詰まる脳梗塞です。比較的細い血管に動脈硬化が起こりやすいです。脳細胞が壊死する範囲が小さいことから、軽症な場合が多いです。大きな要因は高血圧による動脈硬化です。そのため、血圧の管理がラクナ梗塞の予防となります。
アテローム血栓性脳梗塞
比較的太い脳血管の動脈硬化におり起こる脳梗塞です。アテロームとは、血管壁の薄い膜の中にコレステロールなどがたまったものです。
血管が徐々に狭くすぼまっていくため、大きな発作が起きる前に前触れの発作(一過性脳虚血発作)が出やすいです。言葉がでない、手足がうまく動かせないなどの前触れとしての症状が出ますが、一般的に一過性脳虚血発作は24時間以内に消えます。
心原性脳梗塞
不整脈や人工弁などで心臓にできた血の塊が脳に流れて脳血管を詰まらせる脳梗塞です。大きい血管がいきなり詰まることが多く、障害される範囲が広いのが特徴です。
心原性脳梗塞は当然、発作が起こり、予防が難しいと言われています。ラクナ梗塞やアテローム血栓性脳梗塞と違って前触れの発作がほとんど見られません。また、重症になりやすく、死亡率も高いです。心原性脳梗塞の原因のほとんどは不整脈であると言われているため、不整脈を予防することで発症を防ぐことが考えられます。
さまざまな脳梗塞の後遺症
脳梗塞による身体的な後遺症は、患者様の生活の質(QOL)を大きく低下させる大きな要因となります。
発症後には、手足の麻痺や言語障害、感覚異常、さらには認知機能の低下など、多岐にわたる症状が現れることがあり、これらはご本人の自立した生活を妨げるだけでなく、ご家族のサポート負担も大きくなっていきます。
後遺症の程度や現れ方は人によってさまざまですが、共通しているのは、脳梗塞によって損傷を受けた脳の部位に応じて、特定の機能に障害が生じるという点です。たとえば、運動を司る領域がダメージを受ければ片麻痺が生じ、言語に関係する部位が影響を受けると失語症が発生する可能性があります。
また、こうした後遺症は時間の経過とともに自然に改善するとは限らず、適切なリハビリテーションや環境調整を行わないままでいると、むしろ悪化することもあります。
そのため、脳梗塞後の後遺症に早期に気づき、的確な対応を取ることが、機能の回復や再発予防のためにも極めて重要です。
運動麻痺(片麻痺)
脳梗塞を経験した多くの方が直面するのが、運動障害である片麻痺や、そこから生じるふらつきといった症状です。これらの症状は、日常生活の動作に大きな支障をきたし、転倒やケガのリスクを高める原因にもなります。
脳梗塞によって、脳の領域で運動機能を司っている場所がダメージを受けた場合、片麻痺や、それによるバランス能力の低下といった症状が現れやすくなります。
片麻痺では、手足に力が入らない・動かしにくい・しびれを感じるといった身体的な症状のほかに、感覚の鈍さや筋緊張の異常(痙縮)が現れることがあります。
また、小脳が障害を受けると、体の中心部分が安定しなくなり、体のバランスが崩れ、ふらつきといった症状が、生じることがあります。
どちらも、症状が重い場合には寝返りや立ち上がり、歩行といった基本動作が困難になることもあります。
これらの症状を正しく理解し、適切な対応と継続的なリハビリを行うことが、回復への第一歩となります。
感覚麻痺(しびれなど)
脳梗塞によって損傷を受けた部位が感覚を司る領域(感覚野)がかかわっている場合、手足に持続的なしびれや違和感が残ることがあります。このしびれは、末梢神経の障害とは異なり、皮膚や筋肉には異常がなくても、脳が正しく感覚を認識できないことによって起こるのが特徴です。
このような脳由来のしびれは、「感覚障害」と呼ばれることもあり、たとえば「触れていないのに触られているように感じる」「ピリピリする」「布が当たるだけで痛い」など、個人によって感じ方が異なります。しびれは片麻痺の症状とあわせて現れることが多く、生活の質(QOL)を下げる要因にもなります。
リハビリによってある程度軽減されることもありますが、完全に消失しないケースもあるため、早期の対処と継続的なリハビリが重要です。しびれを訴える患者さんの声にしっかり耳を傾け、感覚面へのケアも運動機能と並行して行うことが求められます。
関連記事:脳梗塞の後遺症|しびれ(感覚麻痺)の原因とリハビリ
視野障害
脳幹の眼球運動を司る部分が障害を受けると目に映るものが二重に見える後遺症(複視)が現れる場合があります。複視は脳梗塞の発症時に強く現れることがありますが、後遺症が改善するケースも多いと言われています。
また、後頭葉など視覚を司る部分に脳梗塞の障害を受けると後遺症(半盲)が発症する場合もあります。半盲は左目で見ても、右目で見ても、あるいは両目で見ても視野の左右どちらかが見えなくなります。後遺症として残りやすい障害です。視野の4分の1が欠けるなど部分的に見えなくなる(視野欠損)が起こる場合もあります。
構音障害・失語症
失語症とは大脳の言語中枢という場所で障害を受けると起こるものです。障害を受ける場所によって運動性失語と感覚性失語の2つのパターンに分かれます。運動性失語とは思った通りに話せなくなる場合です。感覚性失語とは的はずれなことを答えてしまう場合です。失語症はコミュニケーションがとりにいくことから、本人も家族も生活が大変となります。
関連記事:脳梗塞による言語障害(失語症・構音障害)とは
高次機能障害
脳梗塞によってダメージを受けた部位によっては、高次脳機能障害と呼ばれる症状が現れることもあります。これは、記憶力や注意力、判断力、言語能力、空間認識など、「考える」「理解する」「覚える」といった脳の高度な働きに関わる機能が低下する状態を指します。
【具体的な例】
| 分類 | 主な症状・特徴 |
|---|---|
| 記憶障害 | ・物の場所や道を忘れる(地誌的記憶障害) ・同じことを何度も聞く(言語性記憶障害) ・新しい情報の記憶、見当識(時・場所・人物把握)も低下する |
| 注意障害 | ・注意が散漫になり集中できない ・周囲の刺激に反応して今やっていることがおろそかになる ・同時に複数の作業ができず混乱する |
| 遂行機能障害 | ・計画を立てて実行することが難しい ・物事の優先順位がつけられず、手順が混乱する |
| 社会的行動障害 | ・感情や行動のコントロールができず、怒りや暴力、大声などが見られる ・状況に応じた行動ができない |
| 病識の欠如 | ・自分の障害やできないことを認識できない ・指摘されても自覚がなく、リハビリに消極的になることも |
| 失語症 | ・言葉がうまく話せない(運動性失語) ・言葉の意味が理解できない(感覚性失語) ・読む・書く能力にも影響が出ることがある |
| 半側空間無視/身体失認 | ・視野の片側(多くは左側)に注意が向かない ・自分の手足の麻痺を認識できず否定する(身体失認) |
| 自発性障害 | ・自分から話したり行動したりすることができない ・無気力に見えることもあり、誤解されやすい |
など、いろいろな症状が障害部位によって生じます。
また、身体的な後遺症と異なり、外見からは分かりにくいため誤解されやすく、社会復帰の壁にもなりやすいのが現実です。職場復帰が行われた後に、他の職員から理解が得られず、仕事を辞めてしまった方もいらっしゃいます。
リハビリでは、認知リハビリや作業療法、言語療法などを通じて、失われた機能へのアプローチや代償的な対応方法を身につけていくことが目指します。
関連記事:高次脳機能障害の症状を分かりやすく解説
嚥下障害
運動障害・感覚障害により口や舌のどなどの動きがスムーズにいかず、食べ物や飲み物をうまく飲み込めなくなる後遺症です。のどの食物が詰まりやすくなったり、誤って気管に入り込んでむせたりします。これを誤嚥(ごえん)といいます。またむせることなく本人の気が付かないうちに飲食物が気管へと流れ込み、肺に炎症を起こしてしまう事を誤嚥性肺炎といいます。
関連記事:嚥下障害とは?原因と症状を分かりやすく解説
排尿障害
おしっこの間隔が短くなったり、トイレに間に合わなくなったりする後遺症です。排尿をコントロールする神経回路に障害を受けることで起こる後遺症です。排尿後すぐに尿意が起こり何度もトイレに行ったり(頻尿)、尿意の我慢ができず失禁してしまったりします。
認知症・うつ症状や感情障害などの精神症状
脳梗塞の後遺症は、身体だけでなく精神面にも影響を及ぼします。特にラクナ梗塞では、記憶力や判断力、自発性が徐々に低下し、脳血管性認知症を引き起こすことがあります。
また、意欲や活動性の低下により、うつ症状が現れることもあります。不眠や無気力、食欲不振などの症状が見られる場合は、早めに医師へ相談することが大切です。
また、前頭葉へのダメージにより感情のコントロールが難しくなり、突然泣き出したり、怒りっぽくなるなどの感情障害が起こることもあります。
脳梗塞の後遺症は早期のリハビリが重要
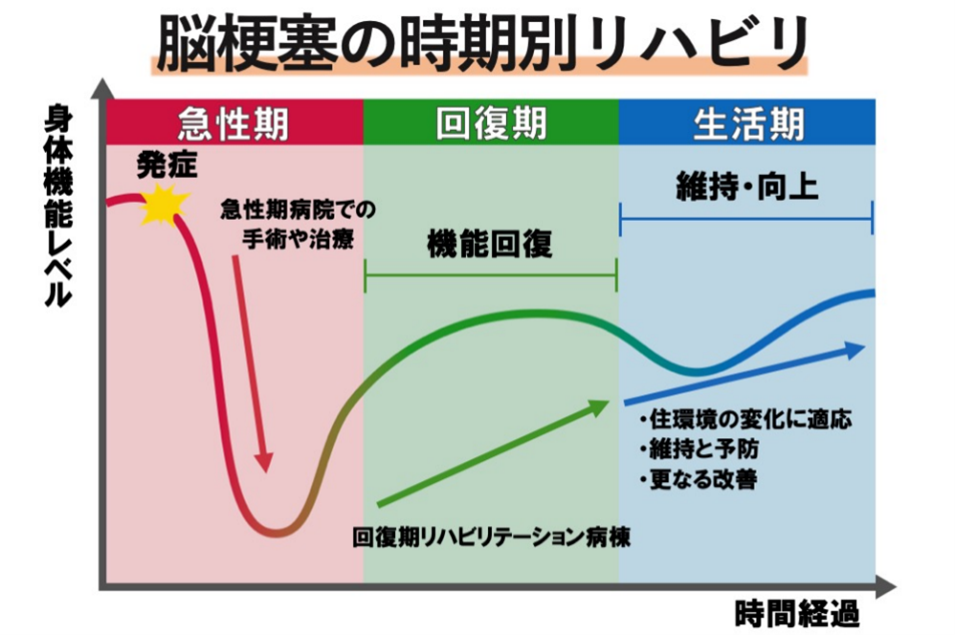
リハビリの時期は、急性期、回復期、生活期(慢性期)に分けられます。上記の図は回復機能曲線といい、脳梗塞発症からの時間経過と機能の回復について視覚化したグラフになります。
発症直後、ガクッと身体機能レベルが低下しますが、急性期病院での手術や治療により全身状態が安定すると、機能回復に向かっていきます。発症から6か月以内が最も機能回復しやすく、最もリハビリに力を入れる時期(回復期)となります。これが、「脳梗塞発症後はすぐにリハビリを開始した方が良い」と言われる理由となります。
運動麻痺の回復過程とリハビリ時期
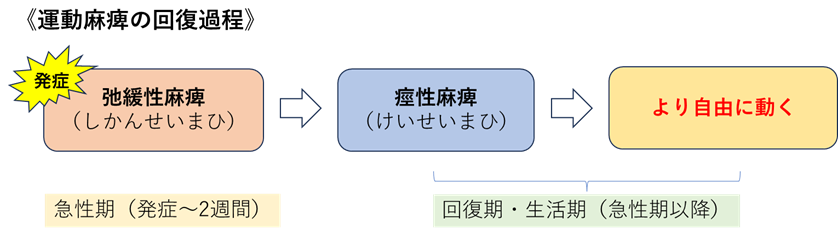
一般的に脳卒中の発症直後(急性期)では、手足が全く動かなくなる傾向にあります。この手足が全く動かなくなり、ダランとした初期の運動麻痺を『弛緩性麻痺(しかんせいまひ)』と言います。
全身状態が安定し、回復期に向かうと徐々に手足が動かせるようになっていきます。しかし、多くの場合、大まかに手足を動かせることは出来ますが、「身体の一部分(ある部位)を単独で自由に動かすこと」が難しくなります。一部分だけを動かそうとすると、他の部位が一緒に動いてしまったり、手や足がこわばって硬くなってしまいます。このような筋肉が硬くなり緊張する現象を『痙縮(けいしゅく)』と呼びます。この痙縮が伴う運動麻痺を『痙性麻痺(けいせいまひ)』といい、回復過程で見られることが多いです。
つまり、運動麻痺の経過は、回復するにつれ弛緩性麻痺から痙性麻痺へ移行していくと言われています。
さらに、痙性麻痺が改善し、より自由に動くようになるにはリハビリが有効となります。最も機能回復しやすい時期である回復期の期間にリハビリができるかが重要となります。また、回復の程度は、脳の損傷程度や障害部位により個人差があり、痙性麻痺が強く残ってしまう方、少し残る方と様々です。また、痙性麻痺に移行せず、弛緩性麻痺の状態で手足がダランとしたままの方もおられます。
時期別のリハビリの紹介

リハビリは、大きく分けて、「急性期」「回復期」「生活期(維持期)」の3つの時期に分けられますが、それぞれで目的やリハビリの内容が異なります。
急性期、回復期を過ぎると「生活期(維持期)」と呼ばれる段階に入り、介護保険を利用したリハビリなど、生活に密着した形での支援が中心となります。しかしこの段階では、医療保険によるリハビリが終了するため、提供時間や内容に制限が出てくることもあります。
このような背景から、回復期のリハビリが終わったあとも「もっとリハビリを続けたい」「介護保険内では十分な訓練ができない」といったニーズを持つ方が増えています。そうした方々に選ばれているのが、BOT静岡のような保険外リハビリ施設です。BOT静岡では保険の制限を受けずに、本人の状態に合わせた専門的な個別リハビリを継続することが可能です。
・急性期リハビリ
時期:発症後~2週間あるいは1か月まで
時間:発症から60日以内は1日合計最大180分(3時間)
目的:寝たきりに伴う廃用症候群の(筋肉の萎縮・関節の拘縮など)予防、早期離床
⇒身体が固まってしまわないように体を動かすリハビリ
場所:急性期(発症後運ばれた先)の病院
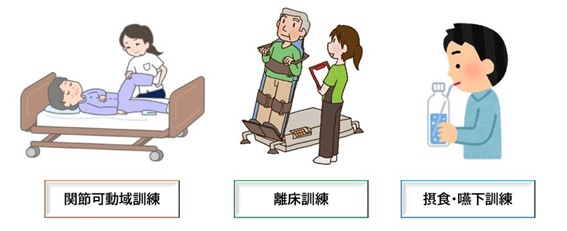
<代表的なリハビリ内容>
| 関節可動域訓練 | 関節の可動域を維持するためのリハビリ。 筋肉を伸縮による静脈血栓症や浮腫(むくみ)の予防。 |
| 離床訓練 | 可能な限り早期から行っていきたいリハビリのひとつ。 離床が遅れると全身的な筋力低下やせん妄の出現を防ぐ。 |
| 摂食・嚥下訓練 | 食べる練習や飲み込む練習。 栄養を摂取するために不可欠な機能を回復させる。 「誤嚥性肺炎」のリスクを下げるためにも重要。 |
◆急性期のリハビリを詳しく知りたい方におすすめの記事
➡関連記事:急性期にベッドで行う早期離床に向けてのリハビリ
・回復期リハビリ
時期:急性期以降~発症後6か月まで
時間:1日合計最大180分(3時間)
目的:運動機能の改善やADL(日常生活動作)の自立を目指す最も重要なリハビリ段階
着替えや排せつなどの日常生活動作(ADL)の自立を目指すとともに、記憶や注意力といった高次脳機能、言語、嚥下などの機能回復や、歩行訓練や基本的な生活動作のリハビリを集中的に行う。
神経ネットワークの再構築が最も活発に行われるのは、この時期とされており、脳の機能回復にとって非常に重要なタイミングになります。医学的にも集中的なリハビリを行うことが推奨されており、医療保険の適用内でリハビリが手厚く受けられる期間でもあり、自立を目指すうえで、最も効果的な時期とされています。
運動機能のリハビリ(担当:理学療法士・作業療法士)
手足の動きやバランス機能の回復、日常生活動作の自立を目指してリハビリを行います。はじめに筋力や関節の動き、基本動作の状態を評価し、寝返り・起き上がり・立ち上がりなどの練習を通じて、身体機能の改善を図っていきます。
| 運動機能のリハビリ | ・寝返り、起き上がり、立ち上がりの練習 ・ベッドからの移動、歩行訓練 (杖・歩行器の使用含む) ・トイレ、着替え、入浴などADLの訓練 |
担当 理学療法士・作業療法士 |
嚥下・言語機能に関するリハビリ(担当:言語聴覚士)
飲み込みが困難な「嚥下障害」の改善や、話す・聞く・読む・書くといったコミュニケーション機能の回復を目的に、言語聴覚士が専門的にリハビリを行います。まずは内視鏡やX線装置を用いて、飲み込みや発声機能の状態を評価します。
その後、舌や口まわりの運動、首や肩の筋肉を使った訓練、のどの奥を刺激する間接的訓練、そしてゼリーや水を使った直接的な飲み込み訓練などを行います。急性期に経管栄養を行っていた方でも、リハビリにより再び口から食べられるようになるケースも多くあります。
| 嚥下機能のリハビリ | ・発声練習、舌や口の運動・首や肩の筋肉を使った運動 ・間接的訓練(冷たい綿棒で喉を刺激など) ・ゼリーや水を使った飲み込み練習(直接訓練) |
言語聴覚士 |
| 言語機能のリハビリ | ・ゆっくり話す練習、舌や口のストレッチ ・言葉の理解や発声の練習 ・文字盤やカードで意思伝達の練習 |
言語聴覚士 |
高次脳機能に関するリハビリ(担当:作業療法士・言語聴覚士など)
注意障害や記憶障害、感情のコントロールの問題など、高次脳機能の障害に対しては、再発防止と日常生活の安定を目指したリハビリが行われます。
まずはさまざまな機能評価を通じて、本人が自身の障害を理解するところから始めます。その上で、危険なく生活動作を行うために必要な注意点を学び、同じ行動を繰り返し練習したり、メモを活用して記憶を補うなどの工夫を取り入れながら、日常生活への適応力を高めていきます。
| 高次脳機能のリハビリ | ・プリントや風船、積木などを使った課題 ・行動の順序を確認しながら繰り返し練習 ・メモや道具を活用し、記憶を補助する工夫 ・怒りや不安を感じたときの対処法を練習(深呼吸、数を数える) |
作業療法士 言語聴覚士 など |
◆回復期のリハビリを詳しく知りたい方におすすめの記事
➡関連記事:回復期リハビリテーションで機能回復を図る 第1回
➡関連記事:回復期リハビリテーションで機能回復を図る 第2回
➡関連記事:脳梗塞後遺症 麻痺していない半身への影響 ~麻痺側、非麻痺側とは?~

・生活期(維持期)リハビリ

時期:発症後6か月以降
時間:20分~1時間を週に1~2回 ※時間や回数はサービス内容等により異なる。
目的:日常生活の中で機能維持や再発予防を目的に行う重要なリハビリ
場所:病院での外来リハビリ(医療保険)、通所リハビリ・訪問リハビリ(介護保険)、保険外の自費リハビリ(当施設)
生活期(維持期)と呼ばれるこの時期は、一般的に「機能を維持することが目的」とされ、すでに回復は難しいと考えられがちです。しかし、適切なリハビリを継続することで、決して“維持”だけにとどまらず、機能改善が期待できるケースもあります。
特に、保険の枠にとらわれない自費リハビリ施設などでは、個別性の高いリハビリをじっくりと行うことができ、再発予防やQOL(生活の質)の向上にもつながります。身体機能の向上を図ることで、“今できることを伸ばす”という前向きなリハビリが大切です。
また、生活期(維持期)のリハビリにおける「自宅でできるリハビリ例」や「家族ができるリハビリサポート法」について具体的に紹介します。
| 分類 | 具体的な取り組み内容 |
| 自宅でできるリハビリ 目的 ・回復した身体機能を維持 ・自ら進んで取り組める リハビリ習慣を作る |
外出習慣の継続:近所への散歩や買い物などを日課にすることで、歩行機能やバランス感覚の維持につながります。 軽い運動の習慣化:体を動かすことで生活リズムが整います。 階段昇降・椅子の立ち座り:身近な動作で下肢の筋力を維持。 上肢の運動:タオルで、机を拭くような動きをして上肢機能を維持します。 |
| 家族ができるリハビリ サポート法 目的 ・モチベーションを高める ・日々の記録で効果を共有 |
できたことを励ます:前向きな声かけが大切です。 できることは見守る:自立支援のため、「見守る」ことも必要です。 一緒に取り組む:散歩や体操などをご家族も一緒に行うことで、楽しく継続しやすくなります。 記録をつけて共有する:リハビリの進捗をメモしておくことで、達成感が生まれ、専門職との連携にも役立ちます。 関心のあることを見つける手助けをする:趣味や楽しみの再発見は、モチベーションの維持に効果的です。 |
➡関連記事:生活期のリハビリテーション 退院前の準備や自宅でのリハビリ
➡関連記事:脳梗塞後遺症に対するリハビリ「生活期」
脳梗塞リハビリBOT静岡での治療の改善事例(動画あり)
事例1
40代男性/脳梗塞 右片麻痺の改善/滑らかな箸操作が可能になる
【治療前のお客様の状態】
・右手は重たく、動かすとすぐに固くなりやすいため、長時間使用することが難しかった。
・特に手首、指が固くなりやすかった。
・右肩には痛み、左肩には肩こりがあった。
【改善内容】
・滑らかな箸操作が可能となり、日常的に箸で食事が行えるようになった。
・「かき混ぜる」際にも固くなりにくくなった為、好物であった納豆をまた食べるようになった。
・重い荷物(20kg程度)を持っても、左右で感じる重みが均一になり、運びやすくなった。
・重い荷物を運ぶ際に、持ち返ることが行いやすくなった。
【担当PTのコメント】(担当 理学療法士 保本 夢土)
右手の可動性を即時的に改善することは可能でしたが、実際の操作時にはすぐに硬くなる傾向が見られました。詳細な分析・評価の結果、問題の主な原因は右手そのものではなく、股関節周囲や下部体幹にあると判断しました。
元々、自主トレーニングに熱心であったため、非効率な姿勢での反復練習が右手の痛みや疲労、緊張の増加につながっていたと考えられます。運動量や範囲を丁寧に調整した個別のエクササイズを再構築。結果として、右手の硬さが軽減し、動作の安定化につながりました。
動画を交えた詳しい事例内容についてはこちらをご覧ください。
【動画あり】脳梗塞 右片麻痺の改善 滑らかな箸操作が可能となった事例のご紹介
事例2
50代女性/脳出血 右片麻痺の改善/床の物を拾う動きがスムーズになる
【治療前のお客様の状態】
・立ち座りや歩行時に右手足の緊張が高まりやすい状態だった。
・床の物を拾おうとすると右の踵が浮いてしまい左脚に体重がかかり過ぎてしまう。
・立つと背中が反ったような姿勢になり踵に重心をとどめておくことが困難であった。
【改善内容】
・立った姿勢で背中が反らなくなった。
・床の物を拾う際に右足に体重が乗るようになった。
・その結果右の踵が浮かなくなった。
【担当PTのコメント】(担当 理学療法士 保本 夢土)
床の物を拾う、しゃがみ込む動作では、重心を踵側に安定して行うことが非常に重要です。股関節や腹部の筋出力が不十分な場合、背中が反り返り、つま先に体重が偏ります。また、立位姿勢で非麻痺側に過度に頼ると、麻痺側の踵が浮きやすく、バランスを崩す原因となります。
このような動作の安定化には、「目的動作を効率よく行うにはどう姿勢を整えるべきか」を、姿勢制御と麻痺の関係から丁寧に分析することが鍵となります。
これらの詳細な評価を行い、エクササイズを行うことで、動作改善に繋がりました。
動画を交えた詳しい事例内容についてはこちらをご覧ください。
【動画あり】脳出血 右片麻痺の改善 床の物を拾う動きがスムーズとなった事例のご紹介
事例3
70代/脳梗塞/左片麻痺の改善/長距離を歩いても足の引っ掛かりや痛みがなくなる
【治療前のお客様の状態】
・短距離歩行で、左股関節の前面に痛みあり。特に意識してしっかり歩こうとすると、かえって痛みが強くなる傾向がある。
・一人での歩行は可能だが、左右へのふらつきが見られ、左足を前に出す際には「ぶん回し歩行」のような動きが見られる。左足の動かしにくさを強く訴えている。
・階段降段時には、左足の支持力が弱く、膝が折れがあり、動作がスムーズに行えない。
・階段昇段時には、左足を持ち上げるのが困難、無意識のうちに左手にも力が入る。
【改善内容】
・痛みは消失し、歩行距離は以前の約200メートルから1キロメートル以上へと大きく伸びる。これにより、ゴルフのラウンドにも対応できる自信がつき、再開の目途が立った。
・歩行時に見られていた左足のぶん回し動作も軽減し、動かしにくさの訴えも少なくなった。
・階段の降段では、左足の支持力がやや向上し、リズムよくスムーズに降段可能となった。
・階段の昇段についても、まだ左手に力は入るものの、左足は持ち上げやすくなり、息子宅の2階(15段・段差20cm)の階段も引っかかることなく上れるようになった。
【担当PTのコメント】(担当 理学療法士 保本 夢土)
K様は、急性期・回復期を通して非常に意欲的に取り組まれ、医師も驚くほどの改善を遂げられた方です。当施設の初回時、麻痺は軽度で独歩も可能になっていましたが、「左足の動きをもっとスムーズにしたい」という希望がありました。
意識的に左足を動かす努力を続けており、それは改善には効果的ですが、より自然な動作には感覚を頼りにすることも重要です。
非麻痺側にも感覚の違いの認識低下があり、動作に影響していました。そこで感覚の違いを探す練習を取り入れたところ、当初は抵抗もありましたが、変化を実感すると意欲的に取り組まれ、動作もスムーズになりました。
現在は趣味のゴルフ再開を目指しています。「好きなことを続けること」が、リハビリのさらなる前進につながると願っています。
動画を交えた詳しい事例内容についてはこちらをご覧ください。
【動画あり】脳梗塞 右片麻痺の改善/小走りが可能となり、階段がスムーズに降りられるようになった事例のご紹介
脳梗塞の後遺症でお悩みの方のよくある質問
Q. リハビリをすることで歩けるようになりますか?
運動麻痺の程度は、脳の損傷部位や損傷程度により個人差があり、その方の下肢の麻痺の程度によって歩行の可否は変わります。
下肢の麻痺が重度の方でも、順調に回復すれば歩けるようになる方もたくさんおられますので、麻痺が重度だからといって歩くことを諦めないで頂きたいです。
一般的な歩行のリハビリ順序は、下肢が麻痺で動かない⇒装具を付けて練習⇒装具を外して練習といった流れになります。最初は装具をつけて歩いていたとしても、装具を外せる方は多くおられますので、最後まで諦めないで頂きたいと思います。
Q.運動麻痺は完治しますか?
運動麻痺の程度は、脳の損傷部位や損傷程度により個人差がありますが、リハビリなどを併用することで改善すると言われています。しかし、現段階では完治は難しいと言われています。
Q. 全く手や足が動きません、動くようになりますか?
回復の程度は、脳の損傷部位や損傷程度により異なりますので、現段階で動かないからといって今後も動かないとは限りません。発症から6か月以内であれば、麻痺が最も改善しやすい時期なので諦めるのはとてももったいないです。また、6か月以降だからといって動くようにならないわけではありません。6か月以降もリハビリや運動をすれば麻痺の改善は十分に見込めますので、諦めるのはもったいないです。ただし、動かない原因が人により異なりますので、なんでも運動をすればいいのではなく、その方に適したリハビリや運動をする必要性がありますので、専門職に相談をして頂きたいです。
Q. リハビリはいつまで必要ですか?
最も機能が改善しやすい回復期にあたる発症後から6か月以内は、リハビリを実施して頂きたいです。
また、6か月を過ぎたからといって、良くならないというわけではありません。良くなるスピードが緩徐になる傾向はありますが、適切なリハビリをすることで良くなると言われています。なので、続けられる環境であれば続けるのがいいですが、理想は生活の中で動く習慣をつけることです。
Q. Youtubeなどのリハビリでも良くなりますか?
内容によりますが、大切なのは自分の症状や目的に合っているか否かになります。Youtubeなどで紹介されているリハビリで、効果が出る方もいれば出ない方もいますので、可能であれば専門職に直接見て頂くのがお薦めです。
Q.リハビリの頻度はどの程度がいいですか?
目的により異なります。
改善を目的とされている場合は、週2回以上がおすすめです。目的が維持の場合では、週1回で可能な方や普段から運動習慣があるためリハビリを利用しなくてもよい方もおられますが、その方の症状や普段の運動量にもよりますので、まずは専門職に相談されることをお薦めします。
脳梗塞の後遺症を改善し、生活の質を向上したい方へ
脳梗塞リハビリBOT静岡では脳梗塞の後遺症による片麻痺の改善のためのさまざまなメニューを用意しております。まずは一度相談したいという方には「専門家への電話相談」というサービスをご用意しております。以下フォームから必要事項をご入力頂くと、脳梗塞リハビリBOT専属の理学療法士から折り返しご電話をさせていただいております。ぜひお気軽にご利用下さい。また何年も同じ装具を使い続けていて自分に合っているのか不安な方も、是非一度ご相談頂けると幸いです。
脳梗塞リハビリBOT静岡専属理学療法士への電話相談はこちら
お電話でのお申込み・お問い合わせ
0120-866-816
受付時間 10:00~16:00(月~土)
インターネットでのお申込み・お問い合わせ

この記事の監修者
加藤 隆三
理学療法士


 0120-866-816
0120-866-816











2012年に常葉学園静岡リハビリテーション専門学校を卒業し、理学療法士免許を取得。資格取得後は整形外科やスポーツ現場、介護サービスにて様々な分野のリハビリテーションに携わる。介護現場ではお客様の生きがいや生活の質を高めることをコンセプトとした生活リハビリの業務に従事する。2018年から脳梗塞リハビリBOT静岡の所長に着任、脳梗塞の後遺症に悩まれている方のリハビリやご家族の支援も行う。また地域リハビリテーションにも力を入れており、介護予防教室を50回以上開催し、自立支援型ケア会議に参加している。その他、福祉用具専門相談員に対する講演や大学教授との共同研究等を行っている。地域の皆さんがいつまでも生きがいを持って生活できるよう、最善のリハビリを提供することを心がけている。